Татьяна Ефимова предлагает статью на тему: "релаксация диафрагмы справа" с детальным описанием.
Содержание
- 1 Релаксация диафрагмы
- 2 Диагностика повреждений диафрагмы
- 3 Релаксация диафрагмы
- 4 Релаксация диафрагмы
- 5 Релаксация диафрагмы
- 6 Релаксация купола диафрагмы: причины, симптомы, лечение
- 7 РЕЛАКСАЦИЯ ПРАВОГО КУПОЛА ДИАФРАГМЫ
- 8 Релаксация диафрагмы справа
- 9 Что такое релаксация купола диафрагмы и каковы ее последствия?
Релаксация диафрагмы
Релаксация диафрагмы — стойкое одностороннее высокое расположение диафрагмы при нормальном ее прикреплении к нижней апертуре грудной клетки, сопровождающееся перемещением органов брюшной полости.
Этиология
Причиной этого заболевания является неполноценность мышечных элементов диафрагмы. Неполноценность может быть как врожденной(аплазия органа, внутриутробная травма диафрагмального нерва, порок развития — отсутствие мышечной и сухожильной ткани в куполе диафрагмы), так и приобретенной(атрофические и дистрофические изменения мышц, переход воспалительных явлений с серозных покровов органов брюшной полости, воспаление, травма или новообразование диафрагмы). Причинами ограниченной релаксации участков купола диафрагмы служат эхинококкоз печени и селезенки, поддиафрагмальный абсцесс, наддиафрагмальный осумкованный плеврит, кисты перикарда, диафрагмально-медиастинальные сращения.
Классификация:
По клиническому течению:
· со стертыми клиническими проявлениями;
· с выраженными клиническими проявлениями;
· осложненная (заворот желудка, язва желудка, кровотечение и др.).
Клиника
Клинические проявления зависят от локализации и степени выраженности релаксации. Левосторонняя релаксация протекает с более выраженными нарушениями вследствие кардиореспираторного синдрома. В клинической картине можно выделить патологическую симптоматику со стороны органов пищеварения, дыхания, сердечно-сосудистой системы, общие симптомы. Жалобы обусловлены смещением и ротацией средостения, а также нарушениями функций диафрагмы.
Больные жалуются на ощущение тяжести после приема пищи, частые отрыжки, икоту, изжогу, урчание в животе, тошноту, рвоту, метеоризм и запоры, дисфагию, рецидивирующие желудочно-кишечные кровотечения. Причинами этих жалоб являются нарушение статической (опорной) функции диафрагмы, перегиб абдоминального отдела пищевода, заворот желудка с последующим растяжением и нарушением кровоснабжения вплоть до его гангрены, наличие язв и эрозий.
У больных с релаксацией диафрагмы отмечают одышку, тахипноэ, кашель. Возникают тахикардия, нарушения ритма, боли в области сердца. Эта симптоматика связана со смещением и ротацией средостения, выключением из дыхания части диафрагмы. Кроме того, больные отмечают потерю массы тела, слабость.
Диагностика
Синдромы и симптомы релаксации диафрагмы:
1. Симптом Гувера – более сильное отклонение при вдохе левой реберной дуги кверху и кнаружи.
2. Симптом Альшевского-Винбека — парадоксальное движение диафрагмы (подъем при глубоком вдохе и опускание при выдохе).
3. Симптом Фунштейна — контрастное вещество растекается в желудке, повторяя контуры купола диафрагмы.
4. Феномен Диллона — на рентгенограммах определяется ускоренное смещение релаксированного купола диафрагмы кверху в фазе максимального выдоха.
5. Синдром Кофферата — врожденный или травматический (родовой) односторонний паралич диафрагмы, который часто сопровождается симптомами выпадения функций шейного сплетения (одышкой, грудным ускоренным дыханием, цианозом, впалым животом, дисфункцией кишечника).
6. Синдром Грзана — односторонний парез или паралич диафрагмы, обусловленный шейным остеохондрозом и проявляющийся релаксацией диафрагмы.
7. Синдром диафрагмального нерва — парез или паралич диафрагмы, проявляющийся ослаблением кашлевого толчка и высоким стоянием, а также неподвижностью купола диафрагмы.
При физикальном обследованиивыявляют симптом Гувера. Перкуторно определяют увеличение и смещение кверху пространства Траубе: нижняя граница легких спереди приподнята до II—IV ребра, граница сердечной тупости смещена вправо. При аускультации выявляют приглушенные сердечные тоны, ослабленное дыхание, кишечные шумы, шум плеска над грудной клеткой.
Дата добавления: 2016-07-09 ; просмотров: 1591 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Диагностика повреждений диафрагмы
Клиническая картина у пациентов, получивших повреждение диафрагмы при торакоабдоминальной травме, охватывает широкий спектр симптомов. Она может колебаться от минимальной симптоматики при стабильной гемодинамике с немногими или отсутствующими физикальными данными до шока и массивного разрушения торакоабдоминальной области, которое обычно имеет место при ранении из крупнокалиберных винтовок (к примеру — «дробовик») с близкого расстояния.
Начало диагностики повреждения диафрагмы включает выполнение рентгенограммы грудной клетки. Норма или неспецифические изменения отмечены на рентгенограммах при первичном обследовании у 20-50% пациентов с повреждением диафрагмы. Диагностическая специфичность начального рентгенологического исследования для повреждений диафрагмы от 27% до 62% при левосторонних повреждениях, и только 17% — при правосторонних повреждениях.
Начальная рентгенограмма груди может показать желудочный или относящийся к ободочной и толстой кишке газовый пузырь в левой половине груди. Случайной находкой, при разрывах левой половины диафрагмы может быть введенный назогастральный зонд, который обнаруживается свернутым в левой плевральной полости. Другие находки могут включать высокое стояние диафрагмы, сломанные ребра со смещением или без, флотацию сегментов, и/или переломы грудины. Редко, печень может визуализироваться в правой плевральной полости. Другие случайные рентгенографические находки — изогнутые тени и уровни жидкости, воздуха, принадлежащие полым внутренним органам таким, как толстая или тонкая кишка.
На первичной рентгенограмме разрыв диафрагмы может быть принят за ателектаз нижней доли, гемоторакс, пневмоторакс, расширение желудка, ушиб легкого, интраабдоминальную жидкость, травматическое пневматоцеле, и полную или частичную релаксацию диафрагмы.
Доказана диагностическая ценность контрастных исследований в случаях, когда начальная рентгенография грудной клетки была не в состоянии идентифицировать повреждения диафрагмы. Подавляющее большинство таких исследований выполнено, при диафрагмальных грыжах с перемещением органов брюшной полости в плевральную, хотя они также могут быть полезными в острой ситуации. Ясно, что пациент должен быть гемодинамически стабильным, чтобы перенести эти исследования. Серия снимков верхних отделов желудочно-кишечного тракта может продемонстрировать очертания желудка в пределах левой плевральной полости. Клизма с барием как моно- или как двойное контрастное исследование, также может давать контуры толстой кишки, перемещенной в плевральную полость.
Фокусированное УЗИ живота при травме (Focused abdominal ultrasound for trauma, FAST) — мощный, но довольно несложный диагностический метод для оценки травмированных пациентов. Согласно литературе, даже при ультразвуковом исследовании выявлялись повреждения диафрагмы, включая разрушенную или невизуализируемую диафрагму, и перемещение печени или петель кишки через диафрагмальный дефектв плевральную полость.
У обычной компьютерной томографии (КТ) чувствительность в диагностике диафрагмального разрыва достигает 14-61%, специфичность — 76-99%. Эта вариабельность отражает низкое качество реконструкции относительно тонких осевых структур (10 мм) у пациента при дыхательных движениях.
У спиральных сканеров КТ, которые обеспечивают большую диагностическую точность, невзирая на ряд существенных недостатков, специфичность в диагностировании повреждений диафрагмы достигает 80-100%. Также отмечено, что спиральная КТ может быть полезной в диагностике повреждения правого купола диафрагмы.
Имеются сообщения об использовании магнитнорезонансной томографии (МРТ), для диагностики повреждений диафрагмы. Shanmuganathan и al.подтвердили повреждение диафрагмы у 44% пациентов, которым было выполнено МРТ после тупой травмы. МРТ может стать в будущем более используемым в диагностике повреждений диафрагмы.
Диагностический перитонеальный лаваж (ДПЛ), начиная с его введения в 1965 Root и др., был основой оценки брюшной полости. Однако на сегодня он главным образом заменен Фокусированное УЗИ живота при травме (FAST) и использованием спиральной КТ. Надежность ДПЛ является слабой в оценке повреждения диафрагмы, но может быть диагностически значимой, если отмечается истечение промывной жидкости из дренажа в плевральной полости. ДПЛ в настоящее время используется как метод диагностики диафрагмальных повреждений только при проникающих ранениях.
Минимально инвазивная технология (лапароскопия и торакоскопия) является эффективным методом оценки повреждений диафрагмы. Ivatury сообщил о применении лапароскопии в группе из 100 гемодинамически стабильных пациентов с проникающими ранениями живота, 60 из которых имели раны в торакоабдоминальной области или верхних квадрантах брюшной стенки, и идентифицировал 17 повреждений диафрагмы. Автор заключил, что диагностическая точность лапароскопии была очень высокой для гемоперитонеума, повреждений паренхиматозных органов, и повреждений диафрагмы, и доказал обоснованность лапароскопии, как превосходного инструмента для оценки повреждений диафрагмы при торакоабдоминальной травме.
Использование видеоторакоскопии помогло диагностировать повреждения диафрагмы в группе 14 пациентов. Этот метод успешно идентифицировал все повреждения, которые были впоследствии подтверждены лапароскопией и эксплоративной лапаротомией, хотя видеоторакоскопия использовалась реже, чем лапароскопия.
Релаксация диафрагмы
Термин «релаксация» принят в настоящее время большинством хирургов для обозначения указанного страдания. Однако в литературе встречаются и другие названия как-то: эвентрация диафрагмы (название неудачное, дает повод подразумевать грыжу), недостаточность диафрагмы, идиопатическое высокое стояние, одностороннее стойкое повышение диафрагмы, мегадиафрагма (что неверно).
Гистологическое исследование показывает отсутствие мышечных элементов; между серозными листками имеется только фиброзная ткань.
Из органов брюшной полости высоко кверху вдаются желудок и толстый кишечник, затем селезенка, реже тонкий кишечник. Смещенный кверху желудок претерпевает те же изменения положения, что при диафрагмальной грыже: большая кривизна обращена кверху, прилегает к диафрагме. Легкое сдавлено соответственно высоте подъема диафрагмальной перегородки, сердце при левосторонней релаксации смещено вправо.
Есть все основания считать релаксацию диафрагмы врожденной аномалией, следствием недостаточной закладки мускулатуры, которая в норме врастает в малодифференцированную мезенхимальную ткань, отделяющую полости тела. Релаксация диафрагмы может сочетаться с другими пороками. Иногда она обнаруживается в детском возрасте. Тот факт, что заболевание чаще устанавливается в возрасте 30—40 лет, объясняется постепенным растяжением и повышением уровня диафрагмальной перегородки в результате давления брюшных органов вследствие напряжения мышц брюшного пресса.
Некоторые врачи допускают не только врожденное, но и приобретенное происхождение релаксации диафрагмы, не только агенезию, но и атрофию мышечных элементов. Травма весьма редко предшествует релаксации диафрагмы, а если такая связь во времени как будто существует, нет доказательств отсутствия релаксации до травмы. Огромный опыт говорит, что пересечение диафрагмального нерва приводит к расслаблению диафрагмальной перегородки, но не к тотальной ее дегенерации. Вместе с тем нужно учитывать исследования Кигё на обезьянах, показавшие, что сочетание пересечения диафрагмального нерва с пересечением симпатической иннервации дает идентичное заболевание.
Симптомы релаксации диафрагмы
Выраженность клинических проявлений релаксации диафрагмы различна — от полного отсутствия симптомов до значительных расстройств. Наблюдаются изменения положения брюшных органов, особенно желудка, толстой кишки, а также сдавление легкого, смещение сердца, весьма схожие с тем, что наблюдается при диафрагмальной грыже. Этим объясняется, почему клиническая симптоматология обоих заболеваний во многом совпадает. Наиболее существенное различие в том, что при релаксации не бывает ущемления.
Проявления заболевания объединяются в следующие клинические синдромы:
- пищеварительный, в виде дисфагии, в том числе парадоксальный, рвоты, болей под ложечкой, чувства тяжести, запоров;
- дыхательный, проявляющийся одышкой после физических напряжений, после еды;
- сердечный — в виде пальпитации сердца, тахикардии, аритмии, ангинозных явлений.
Объективное исследование обычными клиническими методами может обнаружить такие же изменения, какие находят при диафрагмальной грыже, и такую же изменчивость результатов исследования в связи с различным положением тела или степенью наполнения желудка.
Единственным методом, позволяющим отличить релаксацию диафрагмы от грыжи, является рентгенологическое исследование. Оно дает возможность установить, расположены ли смещенные органы под или над диафрагмальной перегородкой. Пограничная грудобрюшная линия может быть образована как диафрагмальной перегородкой, так и большой кривизной желудка, обращенной краниально. Диагноз релаксации диафрагмы несомненен, если контуры диафрагмальной перегородки и контуры желудка четко отделимы. Если верхние контуры желудка и толстой кишки расположены на разных уровнях и между ними не прослеживается полоса диафрагмы, диагноз грыжи более вероятен, особенно когда при положений тела головой вниз высота расположения органов меняется различно. При релаксации отношения более постоянны. Если виден один контур, то, уменьшая количество воздуха в желудке, можно либо отделить его стенку от диафрагмы, либо установить, что изломанная пограничная линия образована желудком. Повторные рентгенологические исследования показывают относительное постоянство картины при релаксации и большую изменчивость при грыже.
С целью дифдиагностики рекомендуют пользоваться гаевмоперитонеумом. Введенный в брюшную полость воздух при целости диафрагмы отделит ее от тени желудка и кишки. При отверстии в диафрагме воздух проникает в плевральную полость. Однако при сращениях в грыжевых воротах воздух останется в брюшной полости.
Лечение релаксации диафрагмы
Релаксация диафрагмы может быть устранена только оперативным путем. Показания к операции при релаксации диафграмы решаются индивидуально, с учетом величины подъема органов живота и выраженности клинических симптомов. Задачей операции есть реконструкция диафрагмы, в результате чего брюшные и грудные органы должны принять нормальное положение.
Можно иссечь участок диафрагмы и сшить края разреза сюртучным швом. Если низведение диафрагмы окажется недостаточным, рекомендуют накладывать второй и третий ряд швов. Для укрепления очень тонкой диафрагмальной перегородки использовали, после иссечения части ее, поясничную мышцу, межреберные мышцы, кожу, широкую фасцию бедра. Близок к указанному метод удвоения диафрагмы. Эти операции лучше выполнять с использованием торакального доступа.
Диафрагмальная перегродка может быть уменьшена путем образования складки. Лоскут дупликатуры диафрагмы фиксируют швами либо к задней стенке груди и живота, либо к передней брюшной стенке.
Для уплощения диафрагмы предложено также накладывать гофрирующие швы (сзади наперед или спереди назад) с использованием как торакального, так и абдоминального доступа.
Указанные выше методы операции применяются все реже, а на первый план выходит использование аллопластических материалов для укрепления диафрагмы. Были использованы нейлон, капрон, поливинилалкоголь. Рекомендуют помещать аллопластический материал между листками рассеченной диафрагмальной перегородки. Для этих операций целесообразен торакальный доступ. Способ, детально разработанный Петровским, состоит в том, что по рассечении диафрагмы пластинку поли-винилалкоголя размером 30 X 25 X 0,7 см укладывают на наружную половину диафрагмы и подшивают шелком к предпозвоночной фасции и мышцам грудной стенки, затем к остаткам диафрагмы у перикарда и к передней стенке грудной клетки по проекции медиальных границ левого купола диафрагмы. Медиальный листок диафрагмы укладывают на трансплантат.
Релаксация диафрагмы
Релаксация диафрагмы — истончение и смещение ее вместе с прилежащими к ней органами брюшной полости в грудную. Линия прикрепления диафрагмы остается на обычном месте.
Релаксация бывает врожденной (на почве недоразвития или полной аплазии мышц диафрагмы) и приобретенной (чаще в результате повреждения диафрагмального нерва).
Релаксация может быть полной (тотальной), когда поражен и перемещен в грудную клетку весь купол диафрагмы (чаще левый), частичной (ограниченной) при истончении какого-либо его отдела (чаще переднемедиального справа).
При релаксации диафрагмы происходит сдавление легкого на стороне поражения и смещение средостения в противоположную сторону, могут возникнуть поперечный и продольный заворот желудка (кардиальный и ан-тральный отделы располагаются на одном уровне), заворот селезеночного изгиба толстой кишки.
Клиническая картина и диагностика. Ограниченная правосторонняя релаксация протекает бессимптомно. При левосторонней релаксации симптомы те же, что и при диафрагмальной грыже. В связи с отсутствием грыжевых ворот ущемление невозможно.
Диагноз ставят на основании наличия симптомов перемещения брюшных органов в соответствующую половину грудной клетки, сдавления легкого, смещения органов средостения. Рентгенологическое исследование и компьютерная томография являются основными методами, подтверждающими диагноз. При наложении диагностического пневмоперитонеума над перемещенными в грудную клетку органами определяют тень диафрагмы. Ограниченную правостороннюю релаксацию дифференцируют от опухолей и кист легкого, перикарда, печени.
Лечение. При наличии выраженных клинических симптомов показано хирургическое лечение. Операция заключается в низведении перемещенных брюшных органов в нормальное положение и образовании дубликатуры истонченной диафрагмы или пластическом ее укреплении сеткой из синтетических нерассасывающихся материалов.
Глава 9. ЖИВОТ
Границы живота. Верхнюю границу живота образуют спереди мечевидный отросток грудины и края реберных дуг, сзади — края двенадцатых ребер и двенадцатый грудной позвонок. Нижняя граница живота проходит по линиям, проведенным от симфиза лобковых костей в стороны к лобковым бугоркам, далее к передним остям подвздошных костей, по их гребням и основанию крестца.
Брюшная полость ограничена спереди, с боков и сзади брюшными стенками, сверху диафрагмой, снизу переходит в полость малого таза. Изнутри брюшная полость выстлана внутри-брюшной фасцией и брюшиной.
Различают собственно брюшную полость, ограниченную брюшиной, и забрюшинное пространство. Брюшная полость разделяется брыжейкой поперечной ободочной кишки на 2 этажа — верхний и нижний. Органы, покрытые висцеральной брюшиной со всех сторон, расположены интраперитонеально, покрытые с трех сторон — мезоперитонеально, покрытые с одной стороны — экстраперитонеально.
Иннервация. Висцеральная брюшина иннервируется вегетативной нервной системой. Висцеральные боли, возникающие при раздражении брюшины, носят диффузный характер, не имеют четко очерченной локализации.
Париетальная брюшина иннервируется соматическими нервами (ветвями межреберных нервов). Соматические боли четко локализованы. Париетальная брюшина полости малого таза не имеет соматической иннервации. Этим можно объяснить отсутствие напряжения мышц передней брюшной стенки при воспалительных процессах в малом тазу.
На передней брюшной стенке выделяют три области: I — надчревную-эпигастральную (ге-gio epigastrium), расположенную выше линии, соединяющей концы десятых ребер; II — чрев-ную-мезогастральную (regio mesogastrium), расположенную выше линии, соединяющей верхние ости подвздошных костей, и III — подчревную-гипогастральную (regio hypogastrium), расположенную ниже указанной линии.
В клинической практике применяют деление брюшной стенки на квадранты, образующиеся при разделении живота вертикальной линией, проведенной по белой линии живота, и горизонтальной, проведенной через пупок. Таким образом, выделяют два верхних и два нижних квадранта. Деление поверхности живота на квадранты удобно использовать для характеристики распространенных болей.
Дата добавления: 2016-03-20 ; просмотров: 355 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Релаксация диафрагмы
Релаксация диафрагмы — истончение и смещение ее вместе с прилежащими к ней органами брюшной полости в грудную. Линия прикрепления диафрагмы остается на обычном месте.
Релаксация бывает врожденной (на почве недоразвития или полной аплазии мышц диафрагмы) и приобретенной (чаще в результате повреждения диафрагмального нерва).
Релаксация может быть полной (тотальной), когда поражен и перемещен в грудную клетку весь купол диафрагмы (чаще левый), частичной (ограниченной) при истончении какого-либо его отдела (чаще переднемедиального справа).
При релаксации диафрагмы происходит сдавление легкого на стороне поражения и смещение средостения в противоположную сторону, могут возникнуть поперечный и продольный заворот желудка (кардиальный и ан-тральный отделы располагаются на одном уровне), заворот селезеночного изгиба толстой кишки.
Клиническая картина и диагностика. Ограниченная правосторонняя релаксация протекает бессимптомно. При левосторонней релаксации симптомы те же, что и при диафрагмальной грыже. В связи с отсутствием грыжевых ворот ущемление невозможно.
Диагноз ставят на основании наличия симптомов перемещения брюшных органов в соответствующую половину грудной клетки, сдавления легкого, смещения органов средостения. Рентгенологическое исследование и компьютерная томография являются основными методами, подтверждающими диагноз. При наложении диагностического пневмоперитонеума над перемещенными в грудную клетку органами определяют тень диафрагмы. Ограниченную правостороннюю релаксацию дифференцируют от опухолей и кист легкого, перикарда, печени.
Лечение. При наличии выраженных клинических симптомов показано хирургическое лечение. Операция заключается в низведении перемещенных брюшных органов в нормальное положение и образовании дубликатуры истонченной диафрагмы или пластическом ее укреплении сеткой из синтетических нерассасывающихся материалов.
Глава 9. ЖИВОТ
Границы живота. Верхнюю границу живота образуют спереди мечевидный отросток грудины и края реберных дуг, сзади — края двенадцатых ребер и двенадцатый грудной позвонок. Нижняя граница живота проходит по линиям, проведенным от симфиза лобковых костей в стороны к лобковым бугоркам, далее к передним остям подвздошных костей, по их гребням и основанию крестца.
Брюшная полость ограничена спереди, с боков и сзади брюшными стенками, сверху диафрагмой, снизу переходит в полость малого таза. Изнутри брюшная полость выстлана внутри-брюшной фасцией и брюшиной.
Различают собственно брюшную полость, ограниченную брюшиной, и забрюшинное пространство. Брюшная полость разделяется брыжейкой поперечной ободочной кишки на 2 этажа — верхний и нижний. Органы, покрытые висцеральной брюшиной со всех сторон, расположены интраперитонеально, покрытые с трех сторон — мезоперитонеально, покрытые с одной стороны — экстраперитонеально.
Иннервация. Висцеральная брюшина иннервируется вегетативной нервной системой. Висцеральные боли, возникающие при раздражении брюшины, носят диффузный характер, не имеют четко очерченной локализации.
Париетальная брюшина иннервируется соматическими нервами (ветвями межреберных нервов). Соматические боли четко локализованы. Париетальная брюшина полости малого таза не имеет соматической иннервации. Этим можно объяснить отсутствие напряжения мышц передней брюшной стенки при воспалительных процессах в малом тазу.
На передней брюшной стенке выделяют три области: I — надчревную-эпигастральную (ге-gio epigastrium), расположенную выше линии, соединяющей концы десятых ребер; II — чрев-ную-мезогастральную (regio mesogastrium), расположенную выше линии, соединяющей верхние ости подвздошных костей, и III — подчревную-гипогастральную (regio hypogastrium), расположенную ниже указанной линии.
В клинической практике применяют деление брюшной стенки на квадранты, образующиеся при разделении живота вертикальной линией, проведенной по белой линии живота, и горизонтальной, проведенной через пупок. Таким образом, выделяют два верхних и два нижних квадранта. Деление поверхности живота на квадранты удобно использовать для характеристики распространенных болей.
| | | следующая лекция ==> | |
| Грыжи пищеводного отверстия диафрагмы | | | Методы исследования |
Дата добавления: 2019-04-03 ; просмотров: 48 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Релаксация купола диафрагмы: причины, симптомы, лечение
Релаксация диафрагмы – это патология, которая характеризуется крутым истончением либо полным отсутствием мышечного слоя органа. Появляется таковая из-за аномалий развития плода либо в итоге патологического процесса, тот, что привел к выпячиванию органа в грудную полость.
Фактически, под данным термином в медицине подразумевают сразу две патологии, которые, впрочем, имеют схожую клиническую симптоматику и обе обусловлены развивающимся выпячиванием одного из куполов органа.
Врожденная аномалия становления характеризуется тем, что один из куполов лишен мышечных волокон. Он тонкий, прозрачный, состоит в основном из листков плевры и брюшины.
В случае с приобретенной релаксацией речь идет о параличе мышц и их дальнейшей атрофии. При этом возможно два варианта становления заболевания: первый – поражение с полной потерей тонуса, когда диафрагма похожа на сухожильный мешок, а атрофия мышц достаточно выражена; второй – нарушения моторной функции при сохранении тонуса. Происхождению приобретенной формы способствует поражение нервов правого либо левого купола.
Причины патологии
Врожденную форму релаксации может спровоцировать аномальная закладка миотомов диафрагмы, а также нарушение дифференцировки мышц, и внутриутробная травма/аплазия диафрагмального нерва.
Приобретенная форма (вторичная атрофия мышц) может быть вызвана воспалительными и травматическими повреждениями органа.
Также приобретенный недуг появляется на фоне повреждений диафрагмального нерва: травматических, операционных, воспалительных, повреждений рубцами при лимфадените, опухолью.
Врожденная форма приводит к тому, что позже рождения ребенка орган не может переносить ложащуюся на него нагрузку. Он потихоньку растягивается, что приводит к релаксации. Растяжение может протекать с различной скоростью, то есть может проявиться как в раннем детском возрасте, так и в пожилом.
Стоит подметить, что прирожденная форма патологии зачастую сопровождается другими аномалиями внутриутробного становления, скажем, крипторхизмом, изъянами сердца и т. д.
Приобретенная форма отличается от прирожденной не отсутствием, а парезом/параличом мышц и их дальнейшей атрофией. В этом случае полный паралич не наступает, следственно симптоматика менее выраженная, нежели при прирожденной форме.
Приобретенная релаксация диафрагмы может появиться позже вторичного диафрагмита, скажем, при плеврите либо поддиафрагмальном абсцессе, а также позже травмы органа.
Спровоцировать заболевание может растяжение желудка при стенозе привратника: непрерывная травматизация со стороны желудка провоцирует дегенеративные метаморфозы мышц и их расслабление.
Проявления заболевания могут отличаться от случая к случаю. К примеру, они дюже выражены при прирожденной патологии, а при приобретенной, исключительно частичной, сегментарной, могут совсем отсутствовать. Это обусловлено тем, что приобретенная характеризуется меньшой степенью растяжения тканей, больше низким стоянием органа.
Кроме того, сегментарная локализация патологии справа больше благоприятна, потому что рядом расположенная печень как бы тампонирует поврежденную область. Ограниченная релаксация слева также может прикрываться селезенкой.
При релаксации диафрагмы признаки редко появляются в детском возрасте. Заболевание почаще проявляется у людей 25-30 лет, исключительно у тех, кто занимается тяжелым физическим трудом.
Главная повод претензий – смещение органов брюшины в грудную клетку. К примеру, часть желудка подымаясь, провоцирует перегиб пищевода и личный, в итоге чего нарушается моторика органов, соответственно, появляются болевые ощущения. Перегиб вен может привести к внутреннему кровотечению. Указанные знаки заболевания усиливаются позже трапезы и физической нагрузки. В этой обстановки болевой синдром провоцирует перегиб сосудов, питающих селезенку, почку и поджелудочную железу. Приступы боли могут добиваться высокой интенсивности.
Как правило, болевой синдром проявляется остро. Его продолжительность варьируется от нескольких минут до нескольких часов. При этом заканчивается он так же стремительно, как и начинается. Зачастую приступу предшествует тошнота. Отмечается, что патология может сопровождаться затруднением прохождения еды по пищеводу, а также вздутием живота. Эти два явления достаточно зачастую занимают ведущее место в больнице патологии.
Большинство больных жалятся на приступы боли в области сердца. Таковые могут быть обусловлены как вагусный рефлюкс, так и непосредственное давление на орган, оказываемое желудком.
Методы диагностики
Основным способом обнаружения релаксации является рентгенологическое изыскание. Изредка при релаксации появляется сомнение на присутствие грыжи, впрочем провести дифференциальную диагностику без проведения рентгенологического изыскания фактически немыслимо. Лишь изредка особенности течения заболевания и нрав его становления дозволяют верно определить патологию.
Врач, проводя физикальное обследование, обнаруживает следующие явления: смещается вверх нижняя граница левого легкого; распространяется вверх зона поддиафрагмального тимпанита; в зоне патологии прослушивается кишечная перистальтика.
Врач должен провести дифференциальную диагностику с кистами легкого (паразитарными/непаразитарными), экссудативным плевритом, диафрагмальной грыжей, наддиафрагмальным абсцессом печени и рядом других заболеваний.
В данной обстановки допустим только один путь устранения заболевания – хирургический.
Однако операции делают вдалеке не каждому больным. Для проведения таковой необходимы показания.
Хирургическое вмешательство проводят только в тех случаях, когда у человека имеются выраженные анатомические метаморфозы, клинические признаки лишают трудоспособности, причиняют крепкий дискомфорт.
Также показаниями к операции являются осложнения, представляющие угрозу для жизни, скажем, обрыв диафрагмы, желудочное кровотечение либо его острый заворот.
Принимая решение по поводу лечения релаксации хирургическим путем, врачи также рассматривают и присутствие противопоказаний к таковой, а также всеобщее состояние пациента.
При слабой симптоматике либо бессимптомном течении потребность в операции отсутствует. Нужно лишь чураться мощных физических нагрузок, напряжений, перееданий, а также следить за регулярностью опорожнения кишечника. В таком случае больной может без любой опасности для здоровья годами пребывать под слежением докторов, чего невозможно сказать о людях с травматическими и прирожденными грыжами диафрагмы. Если ярус стояния органа гораздо возрастает, а симптоматика проявляется крепче, рекомендуется операция.
РЕЛАКСАЦИЯ ПРАВОГО КУПОЛА ДИАФРАГМЫ
















Искренне Ваш кандидат медицинских наук Дмитрий Владимирович Базаров!
Запись на консультацию и предварительные консультации по тел.: 8(916)607-60-18
Пишите на: [email protected]
Схему проезда на консультацию в Центр хирургии смотреть здесь: http://www.med.ru/
Запись на консультацию в поликлинику Прима Медика по тел.: (495) 258 25 59
Схему проезда в поликлинику Прима Медика смотреть здесь: http://www.prima-medica.ru/
СОЗДАТЬ НОВОЕ СООБЩЕНИЕ.
Но Вы – неавторизованный пользователь.
Если Вы регистрировались ранее, то “залогиньтесь” (форма логина в правой верхней части сайта). Если вы здесь впервые, то зарегистрируйтесь.
Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта.
Релаксация диафрагмы справа
Релаксация половины диафрагмы — это синдром, за которым скрываются два разных состояния.
Релаксация половины диафрагмы — это синдром, за которым скрываются два разных состояния. Первое из них — редкая аномалия развития, связанная с гипоплазией диафрагмальной мышцы. Высокое положение и слабость правой или левой половины диафрагмы обнаруживаются уже при рождении ребенка (вероятно, они могут быть выявлены посредством сонографии и пренатально). Второе состояние — атрофия диафрагмальной мышцы,которая чаще касается левой половины диафрагмы.
Возникает прижизненно вследствие повреждения диафрагмального нерва, инфекционного или токсического поражения нервных волокон. Дистрофические изменения одновременно находят в окончаниях симпатических нервов. Описаны сочетания релаксации с поражением плечевого сплетения.
На рентгенограммах определяется высокое положение пораженной половины диафрагмы с уплощением ее купола (задний скат расположен выше, чем передний). Контур купола непрерывный, реберно-диафрагмальные углы заострены (рис. 9). Средостение, особенно у детей, смещено в здоровую сторону.
При сонографии, КТ и МРТ выявляется истончение диафрагмы и, в частности, ножек диафрагмы.
При спокойном дыхании диафрагма почти неподвижна, иногда заметны небольшие парадоксальные движения. При нюхательной пробе купол в момент вдоха поднимается, а затем быстро возвращается к прежнему уровню.
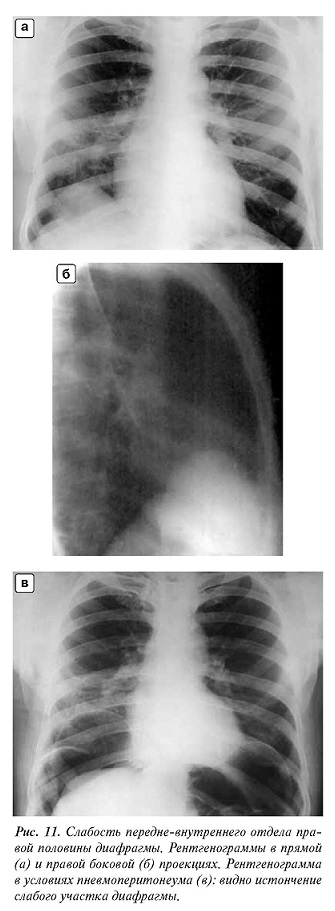
Нарушение при релаксации соотношения давления в грудной и брюшной полостях компенсируется пневматозом желудка и толстой кишки. При левосторонней релаксации раздутый газом желудок перемещается кверху и совершает поворот вокруг поперечной и продольной осей, так что его большая кривизна сказывается сверху и спереди, а малая — внизу и сзади (рис. 10). При правосторонней релаксации бывает интерпозиция толстой кишки между печенью и диафрагмой. Рентгенологу необходимо дифференцировать релаксацию половины диафрагмы с большой диафрагмальной грыжей — разделительные признаки будут указаны ниже.
Сегментарные (парциальные) релаксации бывают следствием недоразвития (гипоплазии) отдельных мышечных групп или приобретены в результате поражения диафрагмального нерва разной природы. Наиболее часто наблюдается релаксация передне-внутреннего отдела диафрагмы, реже — задне-наружного или всего заднего отдела.
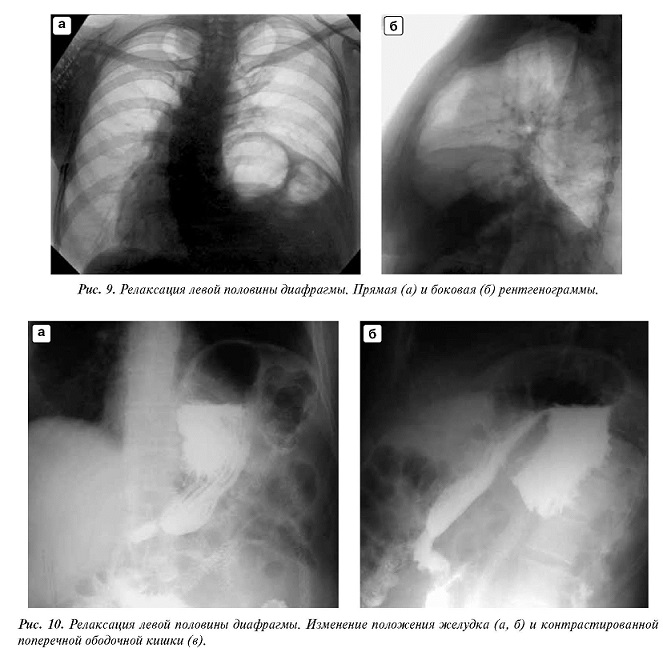
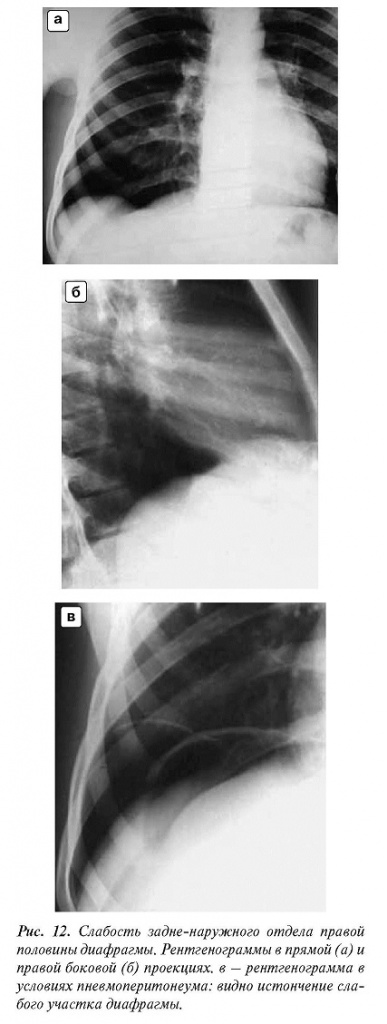
На слабость передне-внутреннего отдела (рис. 11) указывают следующие рентгеновские симптомы: 1) тень образования по положению и величине соответствует передне-внутреннему отделу диафрагмы; 2) на границе выпячивания заметно пересечение дуг мышечных групп диафрагмы; 3) образование имеет более или менее правильную полушаровидную форму и ровные и четкие контуры; 4) если оно расположено справа, то тень его интенсивна и однородна (обусловлена тканью печени); если слева, то в составе его — газовый пузырь желудка,а иногда и петля толстой кишки; 5) между выпячиванием и внутренней поверхностью передней грудной стенки всегда находится слой легочной ткани; 6) угол между выпячиванием и задне-наружным отделом диафрагмы тупой или во всяком случае не меньше прямого;
7) тонус и сократительная способность выпяченного отдела диафрагмы пониженные; в начале и в конце вдоха можно заметить его парадоксальные движения.
В условиях пневмоперитонеума (см. рис. 11) видно истончение слабого участка диафрагмы, содержащего лишь скудные мышечные волокна. Опухоль в нижнем отделе легкого, диафрагмальная грыжа, киста или опухоль, исходящие из верхнего отдела печени, могут вызвать выбухание части диафрагмы в грудную полость. Но учет перечисленных признаков обеспечит правильную диагностику.
Слабость задне-наружного или всего заднего отдела диафрагмы встречается реже и также преимущественно справа (рис. 12, 13).
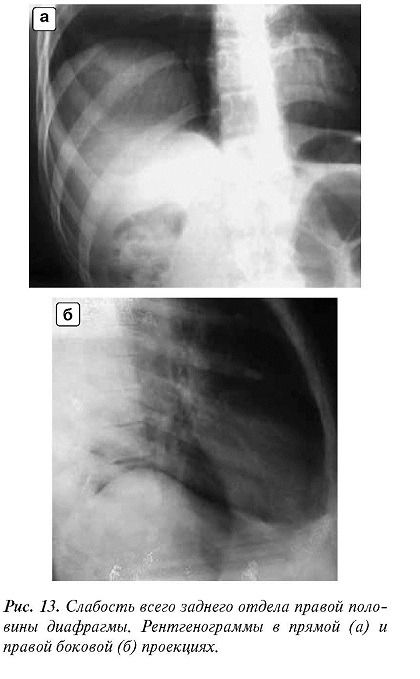

Мы выделили рентгеновские симптомы этого вида сегментарной релаксации:
1) теневое образование по своему положению и величине соответствует задне-наружному или всему заднему отделу диафрагмы;
2) на границе выпячивания заметно пересечение дуг мышечных групп диафрагмы;
3) выбухание имеет более или менее полушаровидную форму и ровные контуры;
4) тень его интенсивна и однородна, так как обусловлена тканью печени (если оно расположено слева, то в углубление, образованное выпяченной частью диафрагмы, входят петли кишок или селезенка;
5) между выпячиванием и внутренней поверхностью грудной стенки расположен слой легочной ткани;
6) угол между выпячиванием и передне-внутренним отделом купола диафрагмы тупой;
7) тонус и сократительная способность выбухающего отдела диафрагмы понижены;
8) при правосторонней релаксации печень деформирована, но не увеличена.
Что такое релаксация купола диафрагмы и каковы ее последствия?
Релаксация диафрагмы – это патология, которая характеризуется резким истончением или полным отсутствием мышечного слоя органа. Возникает таковая из-за аномалий развития плода или вследствие патологического процесса, который привел к выпячиванию органа в грудную полость.
Фактически, под данным термином в медицине подразумевают сразу две патологии, которые, однако, имеют схожую клиническую симптоматику и обе обусловлены прогрессирующим выпячиванием одного из куполов органа.
Врожденная аномалия развития характеризуется тем, что один из куполов лишен мышечных волокон. Он тонкий, прозрачный, состоит в основном из листков плевры и брюшины.
В случае с приобретенной релаксацией речь идет о параличе мышц и их последующей атрофии. При этом возможно два варианта развития заболевания: первый – поражение с полной потерей тонуса, когда диафрагма похожа на сухожильный мешок, а атрофия мышц довольно выражена; второй – нарушения моторной функции при сохранении тонуса. Появлению приобретенной формы способствует поражение нервов правого или левого купола.
Причины патологии

Приобретенная форма (вторичная атрофия мышц) может быть вызвана воспалительными и травматическими повреждениями органа.
Также приобретенный недуг возникает на фоне повреждений диафрагмального нерва: травматических, операционных, воспалительных, повреждений рубцами при лимфадените, опухолью.
Врожденная форма приводит к тому, что после рождения ребенка орган не может выносить ложащуюся на него нагрузку. Он постепенно растягивается, что приводит к релаксации. Растяжение может происходить с разной скоростью, то есть может проявиться как в раннем детском возрасте, так и в пожилом.
Стоит отметить, что врожденная форма патологии часто сопровождается другими аномалиями внутриутробного развития, например, крипторхизмом, пороками сердца и т. д.
Приобретенная форма отличается от врожденной не отсутствием, а парезом/параличом мышц и их последующей атрофией. В этом случае полный паралич не наступает, поэтому симптоматика менее выраженная, нежели при врожденной форме.
Приобретенная релаксация диафрагмы может возникнуть после вторичного диафрагмита, например, при плеврите или поддиафрагмальном абсцессе, а также после травмы органа.
Спровоцировать заболевание может растяжение желудка при стенозе привратника: постоянная травматизация со стороны желудка провоцирует дегенеративные изменения мышц и их расслабление.
Проявления заболевания могут отличаться от случая к случаю. К примеру, они очень выражены при врожденной патологии, а при приобретенной, особенно частичной, сегментарной, могут вовсе отсутствовать. Это обусловлено тем, что приобретенная характеризуется меньшой степенью растяжения тканей, более низким стоянием органа.
Кроме того, сегментарная локализация патологии справа более благоприятна, так как рядом расположенная печень как бы тампонирует поврежденную область. Ограниченная релаксация слева также может прикрываться селезенкой.
При релаксации диафрагмы симптомы редко возникают в детском возрасте. Заболевание чаще проявляется у людей 25-30 лет, особенно у тех, кто занимается тяжелым физическим трудом.

Как правило, болевой синдром проявляется остро. Его длительность варьируется от нескольких минут до нескольких часов. При этом заканчивается он так же быстро, как и начинается. Часто приступу предшествует тошнота. Отмечается, что патология может сопровождаться затруднением прохождения еды по пищеводу, а также вздутием живота. Эти два явления довольно часто занимают ведущее место в клинике патологии.
Большинство больных жалуются на приступы боли в области сердца. Таковые могут быть обусловлены как вагусный рефлюкс, так и непосредственное давление на орган, оказываемое желудком.
Методы диагностики
Основным методом выявления релаксации является рентгенологическое исследование. Иногда при релаксации возникает подозрение на наличие грыжи, однако провести дифференциальную диагностику без проведения рентгенологического исследования практически невозможно. Лишь иногда особенности течения заболевания и характер его развития позволяют точно определить патологию.
Врач, проводя физикальное обследование, обнаруживает следующие явления: смещается вверх нижняя граница левого легкого; распространяется вверх зона поддиафрагмального тимпанита; в зоне патологии прослушивается кишечная перистальтика.
Врач должен провести дифференциальную диагностику с кистами легкого (паразитарными/непаразитарными), экссудативным плевритом, диафрагмальной грыжей, наддиафрагмальным абсцессом печени и рядом других заболеваний.
В данной ситуации возможен только один путь устранения заболевания – хирургический.

Хирургическое вмешательство проводят только в тех случаях, когда у человека имеются выраженные анатомические изменения, клинические симптомы лишают трудоспособности, причиняют сильный дискомфорт.
Также показаниями к операции являются осложнения, представляющие угрозу для жизни, например, разрыв диафрагмы, желудочное кровотечение или его острый заворот.
Принимая решение по поводу лечения релаксации хирургическим путем, врачи также учитывают и наличие противопоказаний к таковой, а также общее состояние пациента.
При слабой симптоматике или бессимптомном течении надобность в операции отсутствует. Необходимо лишь избегать сильных физических нагрузок, напряжений, перееданий, а также следить за регулярностью опорожнения кишечника. В таком случае больной может без всякой угрозы для здоровья годами пребывать под наблюдением врачей, чего нельзя сказать о людях с травматическими и врожденными грыжами диафрагмы. Если уровень стояния органа значительно нарастает, а симптоматика проявляется сильнее, рекомендуется операция.


Позвольте представиться. Меня зовут Татьяна. Я уже более 8 лет занимаюсь психологией. Считая себя профессионалом, хочу научить всех посетителей сайта решать разнообразные задачи. Все данные для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю необходимую информацию. Перед применением описанного на сайте всегда необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.


















